
Denti sensibili al freddo: cause, sintomi e trattamenti efficaci
Denti sensibili al freddo? Scopriamo perché succede e quali sono i trattamenti odontoiatrici per rimediare al problema.
Denti sensibili al freddo? Sensazione di dente ghiacciato? Si tratta di un problema molto comune, specialmente in estate quando si tende a consumare più alimenti e bevande fredde. L’esperienza è sgradevole e in alcuni casi può permanere per diverse ore, causando gravi disagi.
Scopriamo di più sulla sensibilità dei denti al freddo, da cosa è causata e come possiamo trattarla.
Sensibilità dei denti al freddo: quali sono le cause?
Sono diverse le ragioni per cui i tuoi denti possono diventare troppo sensibili al freddo. Scopriamone alcune:
- Erosione dello smalto dentale. Lo smalto è uno strato protettivo dei denti: quando viene rimosso, per svariate ragioni, i denti diventano più sensibili alle basse temperature.
- A sua volta, l’erosione dello smalto può essere causato dalle cattive abitudini durante l’igiene orale (per esempio spazzolare i denti con foga eccessiva) o nella dieta (pensiamo a bevande e alimenti troppo zuccherati o acidi). Queste abitudini possono quindi portare a una maggiore sensibilità dentale.
- Bruxismo, quando cioè si digrignano i denti, specialmente di notte.
- Disturbi gengivali, come gengivite o parodontite, e in particolare la recessione gengivale, espongono la cosiddetta “dentina” la parte più delicata del dente. Essa contiene infatti dei tubuli che conducono direttamente ai nervi: una volta esposti, causano quindi dolore e sensibilità dentale.
Tra i fattori di rischio più importanti, ci sono le carie non trattate e le otturazioni difettose: è importante quindi fissare un appuntamento il prima possibile con un dentista, da cui farsi seguire periodicamente per scongiurare questo e altri problemi più gravi.
Sei alla ricerca di un centro odontoiatrico professionale e all’avanguardia? Rivolgiti al centro Polimed: chiama ora per un primo consulto gratuito e senza impegno allo 0818522995.
Sintomi Denti sensibili al Freddo
I sintomi di una forte sensibilità dentale sono abbastanza evidenti.
In presenza di alimenti o bevande molto fredde, si avverte una sensazione di improvviso dolore acuto o una sensazione pungente. In alcuni casi, il fastidio è di brevissima durata, anche di pochi secondi, in altri invece il dolore può persistere e cronicizzarsi.
Quando la sensibilità dentale è prolungata, è importante visitare il prima possibile il dentista e/o l’igienista dentale. Anche perché, come abbiamo visto nel paragrafo sulle cause, i denti sensibili potrebbero nascondere problemi più gravi, come la recessione gengivale, che a sua volta è un sintomo della parodontite, un’infiammazione da non sottovalutare.
I trattamenti consigliati per i denti sensibili al freddo
Se sperimenti spesso una sensazione di freddo ai denti, la nostra clinica odontoiatrica mette a tua disposizione una serie di trattamenti efficaci per ridurre il fastidio e soprattutto per curare il problema alla radice.
Ecco alcune delle pratiche consigliate dai nostri dentisti:
- Pulizia dei denti. Come accennato, la placca può essere uno dei fattori scatenanti della sensibilità dentale. La pulizia dei denti può migliorare l’estetica del tuo sorriso, ma soprattutto ti aiuta a eliminare la placca, se effettuata con regolarità. Hai paura del dolore? Vieni a scoprire il nostro innovativo protocollo GBT®, la pulizia dei denti indolore e non invasiva.
- Otturazioni e chirurgia parodontale. Tra le cause della sensibilità ai denti, abbiamo nominato anche la recessione gengivale. In questo caso, bisogna valutare con attenzione la gravità del problema, con l’aiuto di un odontoiatra esperto, e intervenire con dei trattamenti restaurativi (otturazioni), oppure con una vera e propria operazione di chirurgia parodontale, per curare alla radice ogni possibile patologia.
- Coperture protettive: in alcuni casi può essere utile applicare delle sottili coperture protettive sulle aree più sensibili del dente, per fornire sollievo immediato nei casi più acuti.
Come prevenire il problema
I nostri odontoiatri ti consiglieranno la cura migliore per evitare di incorrere o peggiorare il problema della sensibilità dei denti. Ecco da dove puoi iniziare:
- Corrette abitudini di igiene orale. Come abbiamo visto, spazzolare i denti troppo vigorosamente può rimuovere il fluoro dei denti, un elemento essenziale alla loro protezione. Ecco perché è importante imprimere la giusta forza durante lo spazzolamento (chiedi ai nostri dentisti quando vieni a trovarci!) e utilizzare dentifrici poco abrasivi.
- Allo stesso modo è importante impiegare il filo interdentale almeno una volta al giorno, per rimuovere la placca.
- Ridurre al minimo bevande e alimenti troppo acidi o zuccherini.
- Utilizzare una protezione dentale contro il bruxismo.
Fissa ora un appuntamento
Gli specialisti di Polimed partono sempre da una valutazione precisa della tua situazione, prima di effettuare qualunque tipo di intervento. Solo a questo punto sarà possibile intavolare il discorso sui costi degli eventuali trattamenti necessari.
Questo perché, come abbiamo visto oggi, una semplice sensibilità dentale può nascondere problemi ben più gravi. Oltre a occuparci del fastidio che provi, quindi, ti offriremo la possibilità di recuperare pienamente la salute e la bellezza del tuo sorriso, con una diagnosi accurata e un piano di trattamento personalizzato.
Per prenotare una prima visita gratuita con il nostro reparto odontoiatrico, chiama lo 0818522995, dal lunedì al venerdì dalle 8 alle 20:30 e il sabato dalle 8 alle 15 oppure compila il form
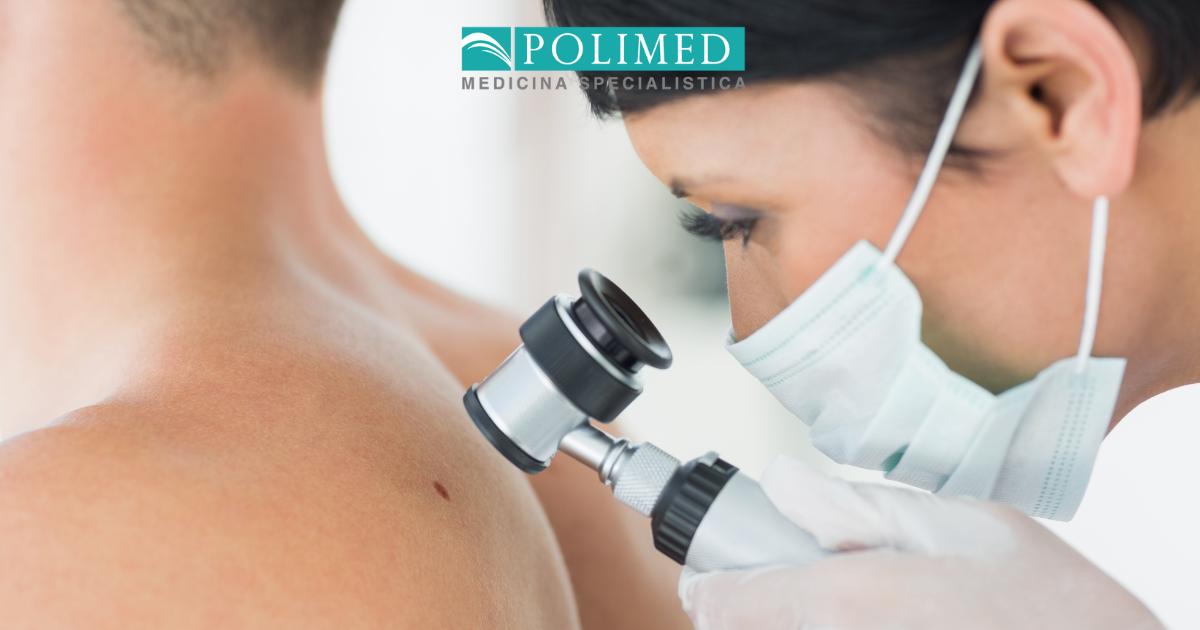
Mappatura dei nei: come si fa, chi dovrebbe farla e perché è importante
La dermatoscopia o epiluminescenza, la mappatura dei nei, è un esame indolore che consente di individuare e prevenire il melanoma e altri tumori della pelle.
Tutte le persone, dalla pubertà in poi, dovrebbero effettuare la mappatura dei nei.
Secondo gli ultimi dati, infatti, in Italia sono stati registrati il 7% di casi di melanoma in più, il più pericoloso tumore della pelle.
Allo stesso tempo, secondo l’Associazione Italiana Registri Tumori, sono aumentate anche le possibilità di sopravvivenza a cinque anni: l’87% in totale e oltre il 90% tra gli under 45.
Questo grazie soprattutto alla diagnosi precoce, cioè all’individuazione della malattia nelle sue prime fasi di sviluppo. La mappatura dei nei è proprio l’esame che ti aiuta a monitorare costantemente la salute della pelle e prevenire melanoma e altre forme di cancro della pelle.
Scopriamo allora nel dettaglio di cosa si tratta, perché è importante farla e come prenotare la tua prossima mappatura dei nei.
Cos’è la mappatura dei nei?
L’esame della mappatura dei nei ha diversi nomi: può essere infatti chiamato dermatoscopia, dermoscopia o ancora epiluminescenza. La sostanza, però, non cambia.
Si tratta infatti di un procedimento diagnostico indolore e non invasivo con cui un medico dermatologo controlla le cosiddette lesioni pigmentate della pelle, tra cui:
- Nei
- Cheratosi (chiazza ruvida e squamosa sulla pelle)
- Epiteliomi (tumori degli epiteli)
- Macchie sospette
Questo tipo di visita dermatologica aiuta a prevenire e trattare efficacemente il melanoma e altri tumori della pelle, benigni o maligni. Le lesioni pigmentate vengono infatti seguite nel tempo, come vedremo, per valutare la presenza di cambiamenti sospetti.
A cosa serve fare la mappatura dei nei?
È fondamentale effettuare la mappatura dei nei:
- Almeno ogni due o tre anni se non vengono rilevate particolari situazioni di rischio
- Almeno una volta all’anno quando vengono individuati nei o altre lesioni a rischio
Questo perché, come abbiamo accennato, la dermatoscopia aiuta a individuare il cancro della pelle. In particolare il melanoma, la forma più pericolosa di tumore dell’epidermide, che può diffondersi rapidamente in diverse parti del corpo se non viene trattato adeguatamente.
Se invece questo tipo di malattie vengono individuate per tempo, le possibilità di successo nel trattamento risultano molto più elevate.
Vuoi prenotare la tua mappatura dei nei?
Nel mese di maggio Polimed lancia la prevenzione del melanoma: chiama ora lo 0818522995 per saperne di più.
Chi deve fare la mappatura dei nei?
Tutti dovrebbero effettuare la mappatura dei nei, almeno ogni due o tre anni se non si è in presenza di particolari fattori di rischio.
L’esame è particolarmente consigliato a chi presenta:
- Un numero elevato di nei sulla pelle;
- Dei nei che appaiono particolarmente grandi, di forma irregolare o che abbiano un colore diverso rispetto agli altri;
- Dei nei che abbiano cambiato forma, colore o dimensione nel corso del tempo;
- Un numero elevato di nei sulla schiena, area più difficile da monitorare e che quindi dovrebbe essere controllata da un medico specializzato con maggiore attenzione;
- Familiarità con il melanoma (parenti stretti che hanno avuto o hanno questa malattia);
- Una carnagione particolarmente chiara e lentigginosa e abbia subito scottature.
A quale età si fa la mappatura dei nei?
L’epiluminescenza è consigliata a partire dalla pubertà: in questo momento della crescita, si assiste infatti a un rapido aumento del rischio di sviluppare una malattia della pelle, rispetto all’infanzia.
Ai bambini in età pediatrica, invece, non è necessario effettuare la mappatura dei nei. Questo perché è naturale vedere aumentare il numero di lesioni pigmentate della pelle: alla nascita, infatti, i nei sono estremamente rari e in ogni caso sono pochissimi anche quando si presentano.
È normale dunque che nel corso del suo sviluppo, il bambino veda aumentare il numero dei nei.
Come si effettua la mappatura dei nei?
La mappatura dei nei viene effettuata da un medico dermatologo specializzato.
La visita è molto semplice, indolore e non invasiva. Il paziente viene fatto spogliare (a meno di casi di lesioni pigmentate in aree intime, viene lasciata la biancheria intima).
Il paziente si stende poi sul lettino e il dermatologo effettua un esame di tutti i nei presenti sulla pelle, utilizzando uno strumento chiamato dermatoscopio, prima da un lato e poi da un altro.
Lo strumento ottico, collegato a una telecamera, serve per analizzare le formazioni cutanee presenti tra l’epidermide e il derma, cioè lo strato più esterno e quello sottostante della pelle. Con il dermatoscopio, il medico specialista è in grado di analizzare profondamente la struttura morfologica dei nei e delle altre lesioni, per valutarne diversi aspetti come il colore, la grandezza, la forma e così via.
Attraverso strumenti digitali, le immagini delle lesioni pigmentate vengono immagazzinate e archiviate, in modo da poterne studiare l’evoluzione nel tempo, per valutare eventuali modifiche delle loro caratteristiche.
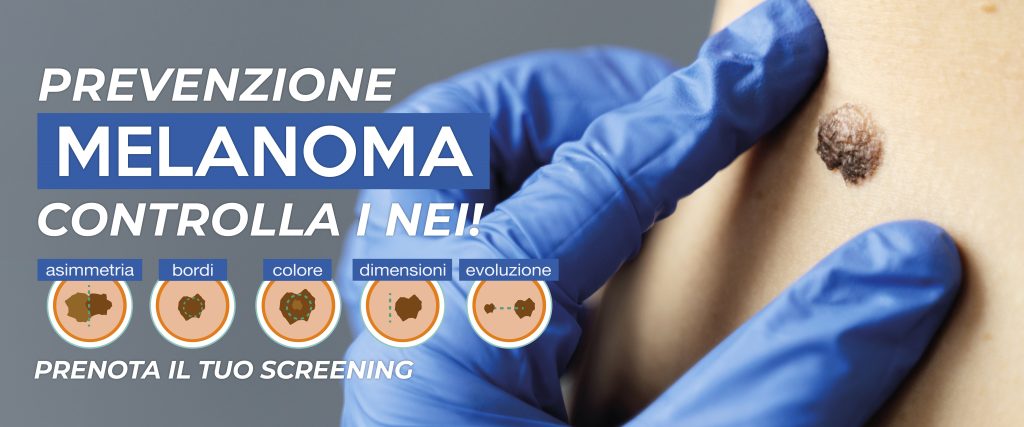
Esame ABCDE Nei
Nello specifico, vengono valutati i cambiamenti nei cosiddetti ABCDE:
- A sta per Asimmetria: il neo non ha una forma simmetrica (le sue due metà non corrispondono).
- B sta per Bordi: la lesione è cioè irregolare e frastagliata sui bordi.
- C sta per Colore: compaiono diverse sfumature di colore nello stesso neo o la tonalità è diversa rispetto a quella di tutti gli altri nei.
- D sta per Dimensioni: si controlla se sono molto grandi.
- E sta per Evoluzione: quando il neo cambia molto rapidamente (nel giro di 6-8 mesi) per uno degli aspetti valutati in precedenza (forma, dimensione o colore) oppure quando sanguina.
Ma quanto dura una mappatura dei nei? La risposta dipende dal numero di lesioni pigmentate presenti sul corpo del paziente: in linea di massima l’esame può essere concluso nell’arco di circa 30 minuti.
La visita dermatologica è imbarazzante?
C’è chi evita la visita dermatologica e la mappatura dei nei a causa dell’imbarazzo che potrebbe derivarne. Come abbiamo accennato, però, questo tipo di visita contribuisce a salvare la vita dei pazienti potenzialmente affetti da melanoma, quindi l’imbarazzo temporaneo non dovrebbe ostacolare il processo diagnostico.
Durante la visita dermatologica, a parte determinati casi, il paziente può continuare a indossare i propri capi di biancheria intima.
Il personale medico Polimed è inoltre sempre rispettoso delle persone, mettendole il più possibile a proprio agio.
Può capitare, in determinati casi, che i nei da controllare siano presenti anche in punti intimi, come vicino a un capezzolo o sul pube. In questi casi è importante rimuovere anche la biancheria, ma l’esame è veloce e completamente indolore.
Dove fare la mappatura dei nei? Contattaci
Il centro di medicina polispecialistica Polimed di Afragola (Napoli) è un centro di eccellenza scelto da numerosi pazienti in tutta la Campania, grazie all’eccellente preparazione dei propri medici specializzati e l’elevata sofisticazione dei propri strumenti diagnostici.
Per prenotare la tua visita dermatologica per la mappatura dei nei chiama ora il numero 0818522995.
Non rimandare l’appuntamento con la tua salute!

Turismo Dentale: 5 motivi per non fare un impianto in Croazia
Attratte dai bassi costi, molte persone si affidano al turismo dentale per la cura dei denti: ma quali sono i rischi? Conviene davvero? Scopriamolo insieme.
Ormoni, acne e peluria in eccesso!
L’acne è una condizione della pelle che coinvolge le ghiandole sebacee alla base dei follicoli piliferi.
Quando queste ghiandole producono troppo sebo possono provocare brufoli e punti neri se ci si trova in presenza di altri fattori: una predisposizione genetica o familiarità, l’assunzione di alcuni farmaci, l’utilizzo di cosmetici che occludono i pori, una condizione di particolare stress ecc.
La questione ormonale è di certo dominante in quanto un alto livello di ormoni androgeni in circolo può stimolare le ghiandole a produrre più sebo, ma non è l’unica causa. L’acne non a caso viene definita una patologia “multifattoriale”.
Acne Grave
Acne grave, insorgenza tardiva di acne o acne persistente che non risponde a nessun trattamento. La maggior parte delle donne con problemi gravi di acne ha la Sindrome dell’ Ovaio Policistico.
Questa sindrome è anche comune in donne che non hanno avuto l’acne se non in tarda età (dopo i 30 anni) e in quelle che hanno una forma di acne che non risponde ai trattamenti convenzionali o che persiste nonostante i trattamenti.
Molte donne scoprono che altri piccoli problemi sono correlati alla Sindrome dell’ Ovaio Policistico, come ad esempio una pelle grassa e zone molto untuose, pelle marrone scuro o nera (distrofia papillare pigmentaria), l’eccesso di peluria, le mestruazioni irregolari.
Tutte questi sintomi assieme, di solito, sono un evidente indicazione di questa sindrome.
Si consiglia quindi di fare sempre una visita Ginecologica già in età adolescenziale.
Lo Specialista effettuerà un’ ecografia pelvica o transvaginale e una visita completa con anamnesi specifica ed eventuale terapia. Spesso si consiglia una pillola anticoncezionale che porterà miglioramenti anche alla cute; o farmaci che contrastino l’eccesso di ormoni.
Chiedi la tua visita.

Prostata: stile di vita e prevenzione
In Italia il tumore alla prostata è la patologia oncologica più frequente tra i soggetti di sesso maschilee rappresenta oltre il 20% di tutti i tumori diagnosticati a partire dai 50 anni di età.
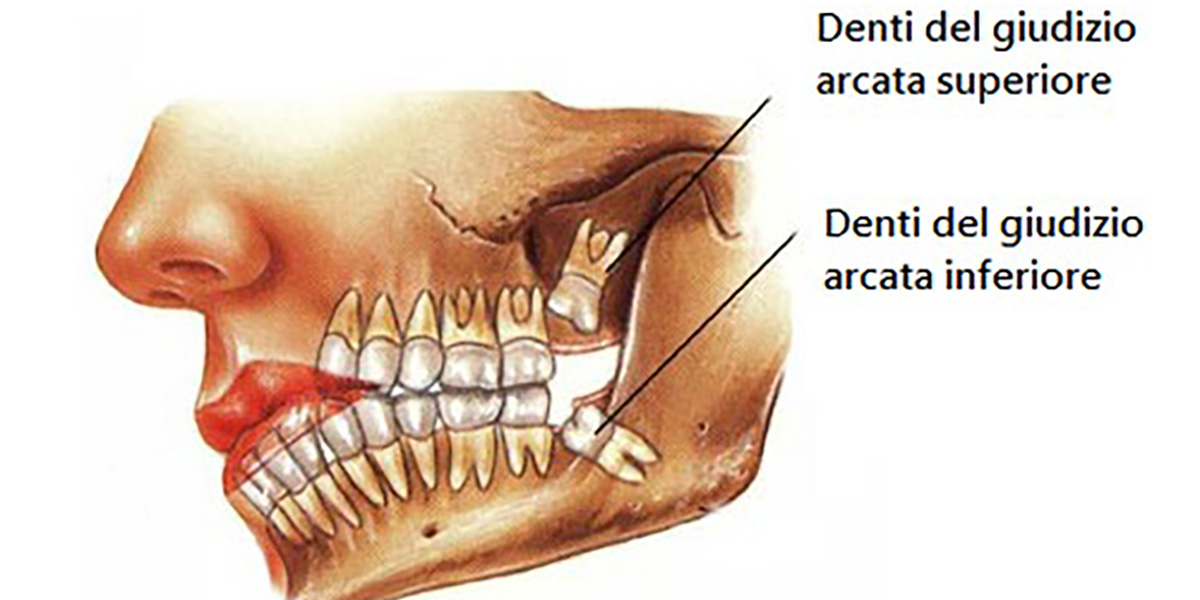
I Denti del giudizio
I denti del giudizio o terzi molari, compaiono tra i 16 e 25 anni, o molto più tardi di questa fascia di età, o addirittura non comparire mai. Quanti sono i denti del giudizio?
Meningite, cos’è ?
La meningite è una grave malattia dovuta all’infiammazione delle meningi, le membrane che rivestono il cervello.
L’infiammazione di tali membrane si ripercuote sul cervello portando a gravi sintomi neurologici che possono portare alla morte oppure a postumi gravi come sordità, ritardo mentale, paralisi motorie, epilessia.
Cause Meningite
La meningite può essere provocata sia da batteri sia da virus, funghi o altre agenti.
Quella più temibile è quella batterica dovuta principalmente a tre germi: emofilo tipo B, pneumococco, meningococco.
Le forme di meningite dovute a virus sono generalmente a decorso benigno. La gravità della meningite batterica è più elevata in età pediatrica.
La meningite o infiammazione delle membrane che circondano il cervello e il midollo spinale è causata da microrganismi.
Tale infiammazione può essere provocata da microrganismi di tipo commensale, cioè naturalmente presenti nell’organismo umano e quindi non patogeni, ma diventa virulenta se la resistenza dell’organismo diminuisce, ad esempio in seguito a un raffreddore, morbillo o varicella.
Anche un processo infettivo localizzato in altra sede può evolvere in una meningite, come una infiammazione dell’orecchio medio o del naso che si diffonde alle meningi.
Sintomi Meningite
I sintomi principali della meningite sono febbre, nausea, vomito, sonnolenza, cefalea e irrigidimento della parte posteriore del collo. Tipici segni collaterali sono anche la diminuzione dello stato di coscienza, con senso di torpore, battito cardiaco rallentato ed episodi convulsivi.
La meningite di origine infettiva si trasmette da persona a persona per via aerea attraverso le goccioline di saliva e le secrezioni nasali emesse con la tosse, gli starnuti o mentre si parla a distanza ravvicinata In caso di sospetta meningite, rivolgersi in modo tempestivo al proprio medico facilita la corretta diagnosi e consente di anticipare la cura. L’indagine più importante ai fini della diagnosi è l’analisi del liquido cerebro-spinale, prelevato attraverso una puntura lombare, con analisi citochimica, molecolare e colturale. Questo esame permette di verificare la presenza di un’infezione, quindi identificare e caratterizzare il patogeno coinvolto nell’eziologia della meningite.
Mastoplastica: informazioni utili per l’ aumento del seno.
L’intervento giusto per aumentare il volume del seno, ma anche per migliorarne solo la forma, è la Mastoplastica Additiva.
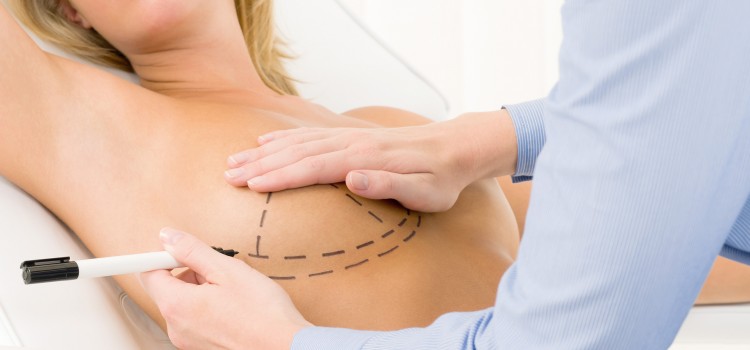
È diventato ormai l’intervento più usuale nell’ambito della chirurgia estetica e quest’intervento dura.
Età Mastoplastica
DAI 40 ai 60 minuti, eseguito per la maggioranza dei casi in dayhospital.
Tramite quest’intervento vengono inserite delle protesi mammarie che sono fondamentalmente di due grandi categorie:
- Protesi mammarie Anatomiche, hanno una forma a goccia con un profilo naturale;
- Protesi Rotonde, sono quelle più tradizionali e che riempiono di più il polo superiore del seno.
Le incisioni che vengono eseguite in un intervento di Mastoplastica Additiva sono intorno all’areola, nel solco sotto – mammario, oppure nella regione ascellare, ma questa tecnica viene utilizzata più raramente.
Le protesi vengono messe su un piano, detto Dual Plain, in modo che il muscolo pettorale copra la protesi nella porzione superiore.
Le protesi che normalmente vengono utilizzate per questo tipo di intervento sono di due forme, una più rotonda , che riempie maggiormente il polo superiore ed una più anatomica.
Come si svolge l’intervento?
L’intervento si svolge in sala operatoria, quindi è un vero e proprio intervento chirurgico in anestesia generale.
Quali tecniche di chirurgia si utilizzano?
La Mastoplastica Additiva prevede l’utilizzo di più tecniche chirurgiche. La tecnica più tradizionale è la tecnica “sotto – ghiandolare”, dove il chirurgo inserisce al di sotto della ghiandola mammaria la protesi.
Un’altra tecnica utilizzata, ma ormai un po’ in disuso, è la tecnica “sotto – muscolare”, dove la protesi viene messa completamente sotto al muscolo grande pettorale.
Dual Plan
Ma la tecnica più moderna ed efficiente è la cosiddetta tecnica “Dual Plain” che prevede il polo superiore coperto dal moscolo pettorale ed il polo inferiore al di sotto della ghiandola mammaria, questo consente di dare un risultato molto più naturale nel tempo.
Le cicatrici sono visibili?
Nella Mastoplastica Additiva, le vie di incisione e quindi le vie di accesso per fare questo intervento, sono fondamentalmente tre: a metà dell’areola; solco sotto – mammario; via ascellare. Queste cicatrici che sono lunghe circa 3/4 centimetri, a distanza di tempo sono praticamente invisibili. È vero che le protesi al silicone sono pericolose? No, le protesi al silicone non sono pericolose.
Prima di tutto il silicone è la sostanza in medicina più studiata al mondo, è una delle sostanze più inerti che ci siano. È stato ampiamente dimostrato che non da origini a malattie del collagene oppure al tumore mammario e sicuramente queste protesi moderne, che sono costituire da gel altamente coesivo, sono estremamente sicure.
Quanto durano le protesi?
Prima le protesi erano garantite 10 anni, ma oggi non è più cosi, in quanto ci sono alcune protesi, prodotte in America, che sono garantite per tutte la vita, per cui anche le donne molto giovani, non avranno bisogno di sostituirle.
Dopo l’intervento, ci sono delle indicazioni particolari da seguire?? Nelle prima 24/48 ore di riposo, è comunque possibile effettuare movimenti quotidiani, come ad esempio, muovere le braccia. Dal terzo giorno sarà anche possibile guidare o fare una leggera attività fisica, fino a che, ad una settimana dall’intervento si possono rifare il 70/80% delle cose che si facevano prima e ad un mese dall’intervento è possibile fare tranquillamente tutto ciò che si faceva prima di essere operata.
Chiedi la tua consulenza Gratuita con il nostro Chirurgo estetico.
Filler: ridona giovinezza al tuo viso
I filler possono essere definiti come “sostanze da iniettare nella pelle”, con lo scopo di aumentare il volume delle labbra, correggere le asimmetrie e i difetti del contorno; a ridare giovinezza ad una mucosa che sta perdendo turgore a causa dell’età, andare a correggere degli inestetismi che si manifestano sul viso, e in modo particolare, per tentare di rallentare la comparsa dei segni tipici dell’invecchiamento, contrastando efficacemente le rughe e i solchi della pelle; ma un altro risultato che viene solitamente perseguito con l’utilizzo del filler, è quello della correzione dei volumi del viso, la cosiddetta ipoplasia, con particolare riferimento all’incremento del volume degli zigomi, del mento e infine anche delle labbra.
Grazie alle iniezioni di acido ialuronico le labbra diventano più piene e turgide, ottenendo un effetto molto naturale
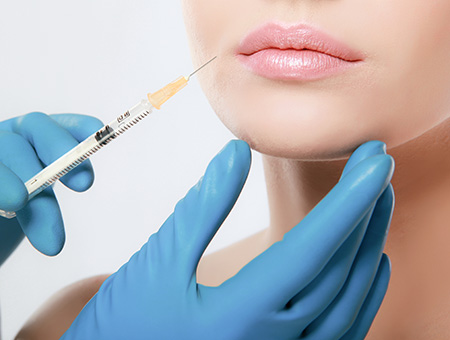
Che Cosa sono i Filler
Si tratta di materiali speciali che possono essere iniettati direttamente nella pelle del viso, facendo uso di un ago particolarmente sottile.
Hanno principalmente il ruolo di riempire le rughe, come del resto le pieghe, le depressioni e le cicatrici troppo pronunciate.
La medicina estetica ne fa anche uso nei casi in cui sia necessario aumentare il volume delle labbra, del mento ed infine persino degli zigomi.
Esistono differenti tipologie di filler ed ognuna è indicata per svolgere un trattamento specifico.
Cosa non fare dopo il Filler
Sottoporsi a un’iniezione di filler è semplice: il trattamento può avvenire senza la necessità di ricovero, e oltretutto le infiltrazioni, poiché effettuate con aghi sottili, non richiedono l’anestesia.
Bisogna però mettere in conto, che un trattamento con filler può causare la comparsa di segni di piccole dimensioni, come ematomi, che in genere non tardano a riassorbirsi dopo l’intervento. Indicazioni da rispettare dopo il trattamento:
- Evitare il sole o eventuali attività al freddo fino a quando il gonfiore non scompare.
- Non esporsi al sole se risulta evidente un edema o un livido.
- Non assumere farmaci antinfiammatori non steroidei, salvo diversa prescrizione medica Usare una crema antiedema, se prescritta dal medico
- Evitare alcolici
- Non ricorrere al trucco nelle 12 ore successive
Domande o dubbi? Contattaci
Allergie primaverili: cause, rimedi e prevenzione da non trascurare.
Le allergie primaverili colpiscono fino al 20% della popolazione, con i seguenti sintomi:
- naso che cola e congestione nasale
- prurito agli occhi e/o occhi che lacrimano
- starnuti
- tosse
- prurito al naso, sul palato o in gola
- gonfiore, occhiaie bluastre
- diminuzione del senso del gusto o dell’odorato
- febbre
Le allergie possono comparire a qualsiasi età, ma in genere iniziano nell’infanzia o durante l’adolescenza.
L’allergia è una reazione immunitaria verso una sostanza esterna.
n molti casi i sintomi migliorano con il passare degli anni e fino alla metà dei pazienti notano qualche miglioramento (ma solo nel 10-20% dei soggetti colpiti si assiste a una completa scomparsa dei sintomi).
Ad oggi non esiste una cura efficace nella totalità dei casi per risolvere definitivamente il problema, ma disponiamo di molti modi per gestire efficacemente il disturbo.
Come capire a cosa si è allergici?
È possibile capire a cosa si è allergici attraverso il Prick Test, in quanto permette la diagnosi delle allergie alimentari e respiratorie.
Il prick test viene effettuato posizionando una goccia di un estratto allergenico sulla cute del paziente. La cute della zona scelta per l’esecuzione del test è abitualmente la faccia volare degli avambracci.
Successivamente l’allergologo va a “pizzicare” la cute sottostante la goccia allergenica con una lancetta sterile. È necessario usare una lancetta sterile differente per ciascun allergene, per evitare la contaminazione tra estratti diversi.
In questo modo, molecole allergeniche riescono a penetrare gli strati superficiali della cute.
Quest’ultima, successivamente, si asciuga facendo attenzione che le gocce di allergene non vadano a sovrapporsi o contaminarsi l’una con le altre.
Dopo circa 15-20 minuti di attesa, la cute viene esaminata, per valutare eventuali reazioni positive ad uno o più allergeni, che si presentano come pomfi tondeggianti e rilevati, del diametro di alcuni millimetri, pruriginosi e contornati da eritema.
I pomfi appaiono in tutto e per tutto analoghi a “punture di zanzara”.
È possibile effettuare il prick testa ad ogni età ed è importante non assumere anti-istaminici per bocca (o in iniezione) da almeno 5-7 giorni. Tutte le altre terapie invece non interferiscono con l’effettuazione del test.
Come prevenire le Allergie
Non esiste alcun modo efficace per evitare la malattia. Prima dell’inizio della stagione, il paziente dovrebbe rivolgersi all’allergologo, per impostare il programma preventivo o terapeutico più appropriato.
Si può, infatti, cercare di limitare la manifestazione dei sintomi, evitando le cause che scatenano le reazioni allergiche e adottando alcune misure per ridurre l’esposizione agli antigeni allergizzanti.
Ecco qualche esempio:
Già diverse settimane prima dell’arrivo della primavera è necessario cercare di ripulire al meglio la casa. Va eliminata quanta più polvere possibile, si lavano le tende, i tappeti, le lenzuola e le coperte. Questi dovranno rimanere puliti il più possibile anche nella stagione delle allergie.
Se si hanno animali domestici anche questi dovranno essere lavati circa una volta a settimana. Bisogna fare attenzione anche alle muffe che attecchiscono in luoghi bui e umidi. Sostituite i filtri del condizionatore in casa.
La prevenzione fuori casa è la più difficile ma anche la più importante. Anche in questo caso ci sono delle regole da tenere a mente. Innanzitutto bisogna dedicarsi ad attività all’ aperto solo quando cala la concentrazione di pollini ,se i vostri animali domestici trascorrono molto tempo all’ aria aperta potrebbero avere dei pollini nel pelo quindi conviene lavarli spesso. Il bucato è meglio stenderlo in casa se è possibile.
Ora non ti resta che fissare il tuo appuntamento !
Torna a respirare, goditi la primavera!

