
Prostata: stile di vita e prevenzione
In Italia il tumore alla prostata è la patologia oncologica più frequente tra i soggetti di sesso maschilee rappresenta oltre il 20% di tutti i tumori diagnosticati a partire dai 50 anni di età.
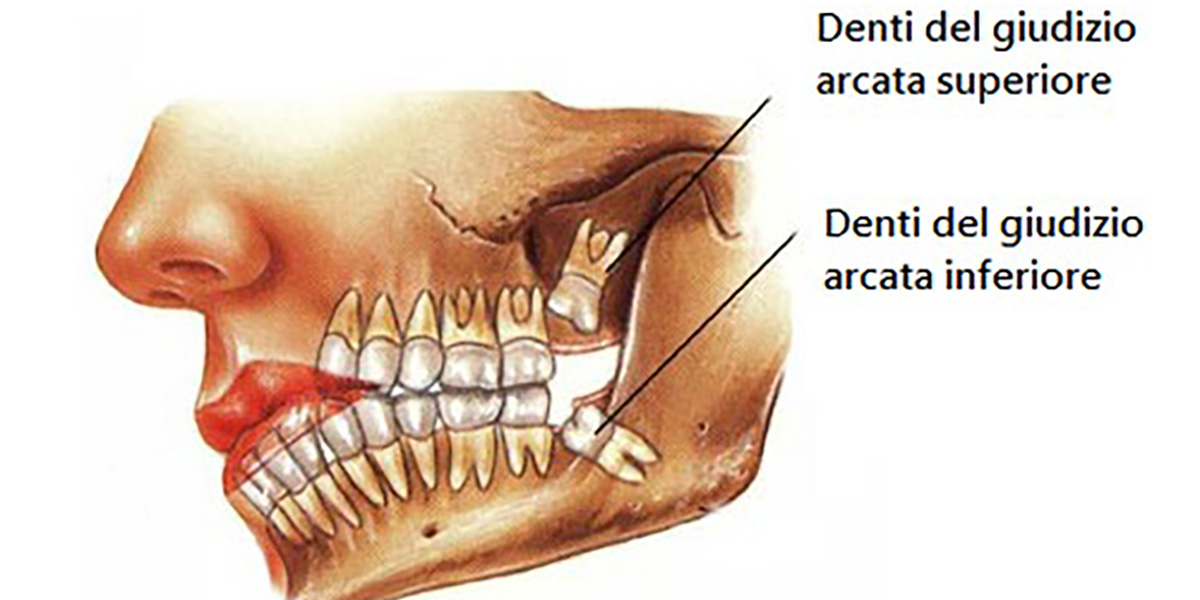
I Denti del giudizio
I denti del giudizio o terzi molari, compaiono tra i 16 e 25 anni, o molto più tardi di questa fascia di età, o addirittura non comparire mai. Quanti sono i denti del giudizio?
Meningite, cos’è ?
La meningite è una grave malattia dovuta all’infiammazione delle meningi, le membrane che rivestono il cervello.
L’infiammazione di tali membrane si ripercuote sul cervello portando a gravi sintomi neurologici che possono portare alla morte oppure a postumi gravi come sordità, ritardo mentale, paralisi motorie, epilessia.
Cause Meningite
La meningite può essere provocata sia da batteri sia da virus, funghi o altre agenti.
Quella più temibile è quella batterica dovuta principalmente a tre germi: emofilo tipo B, pneumococco, meningococco.
Le forme di meningite dovute a virus sono generalmente a decorso benigno. La gravità della meningite batterica è più elevata in età pediatrica.
La meningite o infiammazione delle membrane che circondano il cervello e il midollo spinale è causata da microrganismi.
Tale infiammazione può essere provocata da microrganismi di tipo commensale, cioè naturalmente presenti nell’organismo umano e quindi non patogeni, ma diventa virulenta se la resistenza dell’organismo diminuisce, ad esempio in seguito a un raffreddore, morbillo o varicella.
Anche un processo infettivo localizzato in altra sede può evolvere in una meningite, come una infiammazione dell’orecchio medio o del naso che si diffonde alle meningi.
Sintomi Meningite
I sintomi principali della meningite sono febbre, nausea, vomito, sonnolenza, cefalea e irrigidimento della parte posteriore del collo. Tipici segni collaterali sono anche la diminuzione dello stato di coscienza, con senso di torpore, battito cardiaco rallentato ed episodi convulsivi.
La meningite di origine infettiva si trasmette da persona a persona per via aerea attraverso le goccioline di saliva e le secrezioni nasali emesse con la tosse, gli starnuti o mentre si parla a distanza ravvicinata In caso di sospetta meningite, rivolgersi in modo tempestivo al proprio medico facilita la corretta diagnosi e consente di anticipare la cura. L’indagine più importante ai fini della diagnosi è l’analisi del liquido cerebro-spinale, prelevato attraverso una puntura lombare, con analisi citochimica, molecolare e colturale. Questo esame permette di verificare la presenza di un’infezione, quindi identificare e caratterizzare il patogeno coinvolto nell’eziologia della meningite.
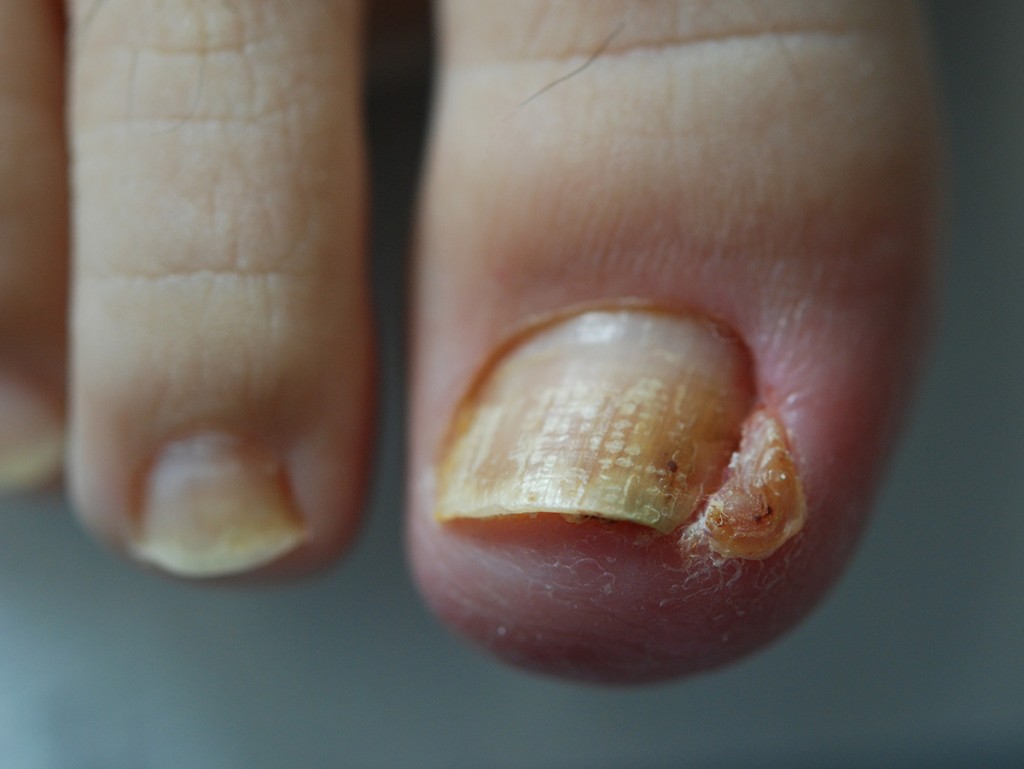
Unghia Incarnita: come curarla
Onicocriptosi.
Il piede è l’unico “organo al plurale”: riceve e trasmette sensazioni, è pompa circolatoria, è struttura portante, è sistema propulsivo e di sostegno, è sede reflessogena completa.
È un mondo in miniatura che raccoglie in sé tutti i profili dell’intero corpo, tanto che un benessere dato ai piedi raggiunge la coralità dell’unità psico-somatica.
Un trattamento equilibrato fatto ai piedi ricostruisce il benessere dell’intera persona, ma non sempre ai piedi diamo la cura che meritano.
Essi infatti sono spesso colpiti da numerose patologie o infiammazioni come l’Unghia Incarnita o più tecnicamente l’Onicocriptosi.
Questo, non è altro che la crescita dell’unghia oltre la sua naturale sede, tale da determinare la penetrazione della pelle e delle carni circostanti
Cause Unghia Incarnita
.
La causa è dovuta a molteplici fattori – dall’errata calzatura o a un taglio troppo arrotondato, passando per precise predisposizioni genetiche – causa innanzitutto dolore e gonfiore della falange, quindi sanguinamento, emissione di pus, colonizzazione batterica e cattivo odore.
Se non curata, può determinare condizioni gravi come la perdita dell’unghia o la rimozione di parte della falange stessa.
Ma, perché si formano?
Le cause possono essere davvero tante, vediamo le più comuni:
- Fattore ereditario:molto spesso l’unghia incarnita è un problema comune all’interno della stessa famiglia, la predisposizione genetica in questo caso potrebbe essere la causa principale;
- Trauma:a volte l’unghia incarnita è il risultato di un trauma, come ad esempio dopo la caduta di un oggetto sopra l’unghia, dopo una continua pressione dell’unghia verso il basso, oppure dopo una continua sollecitazione delle dita come quando si calcia un pallone;
- Unghie troppo corte:questa sembra essere la causa più comune dell’unghia incarnita. Tagliare le unghie troppo corte è una pratica sbagliata, soprattutto per chi è soggetto a questo problema. L’unghia ha bisogno dello spazio necessario per crescere. Un taglio troppo corto permetterà la pelle intorno di “soffocare” la crescita dell’unghia;
- Calzature di dimensioni non adatte:l’uso di scarpe troppo strette può influire sull’anomala crescita dell’unghia, che potrà sfociare appunto in un’unghia incarnita.
Tutto questo contribuisce a modificare l’andamento dell’unghia, costringendola a una crescita nelle carni.Quasi sempre presente ai lati, ma può manifestarsi anche in altre posizioni come l’estremità superiore delle dita.
Come si curano le unghie Incarnite
Il trattamento podologico deve essere tempestivo per evitare che si formino granulomi (=tessuto di reazione che sanguina facilmente). I podologi devono verificare che la lamina ungueale non presenti frammenti d’unghia che penetrano nella cute.
Se presenti, devono essere asportati. Va valutata l’eventuale assunzione di antibiotici per via sistemica. I protocolli prevedono controlli fino alla guarigione della lesione. Risolta la fase acuta, è opportuno seguire la crescita della lamina ogni 20-40 giorni.
Di fondamentale importanza, per evitare che il problema si ripresenti, è l’educazione del paziente, ad un corretto taglio delle unghie, i cui margini devono sempre essere visibili e liberi, e al controllo dei fattori predisponenti (fragilità ungueale, iperidrosi, calzature incongrue, sindrome pronatria, ecc.).
Se è presente un problema di origine biomeccanica che predispone alle unghie incarnite, come il piede piatto e la sindrome pronatoria, questo va trattato con specifiche ortesi plantari.
Allo stesso modo mal posizioni delle dita devono essere compensate con adeguate ortesi digitali. Nel caso di recidive, involuzione ungueale, asportazione significativa di frammenti ungueali, si appronta un programma di rieducazione ungueale che può spaziare tra varie tecniche di ortonissia, onicoresina o onicoplastica anche in combinazione, in modo da eliminare o quanto meno ridurre il conflitto unghia-cute che porta alla ricomparsa del problema e dare il tempo alla pelle appena guarita di fortificarsi.
Come prevenire l’unghia incarnita?
Chi ha avuto l’unghia incarnita sa benissimo che le recidive sono sempre dietro l’angolo ma con alcuni piccoli accorgimenti è possibile prevenire il problema ad esempio con un corretto taglio dell’unghia oppure usando delle calzature comode.
Contattaci per domande o dubbi
Mastoplastica: informazioni utili per l’ aumento del seno.
L’intervento giusto per aumentare il volume del seno, ma anche per migliorarne solo la forma, è la Mastoplastica Additiva.
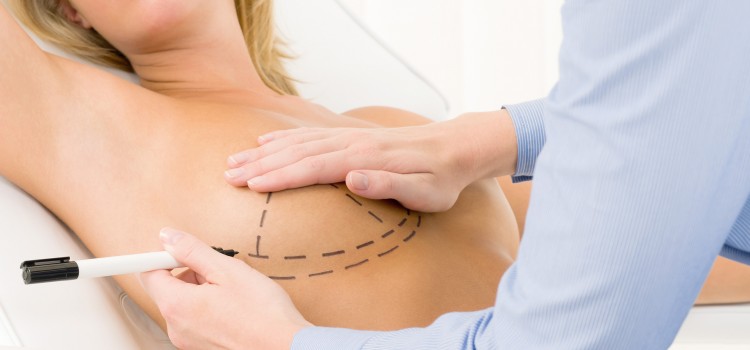
È diventato ormai l’intervento più usuale nell’ambito della chirurgia estetica e quest’intervento dura.
Età Mastoplastica
DAI 40 ai 60 minuti, eseguito per la maggioranza dei casi in dayhospital.
Tramite quest’intervento vengono inserite delle protesi mammarie che sono fondamentalmente di due grandi categorie:
- Protesi mammarie Anatomiche, hanno una forma a goccia con un profilo naturale;
- Protesi Rotonde, sono quelle più tradizionali e che riempiono di più il polo superiore del seno.
Le incisioni che vengono eseguite in un intervento di Mastoplastica Additiva sono intorno all’areola, nel solco sotto – mammario, oppure nella regione ascellare, ma questa tecnica viene utilizzata più raramente.
Le protesi vengono messe su un piano, detto Dual Plain, in modo che il muscolo pettorale copra la protesi nella porzione superiore.
Le protesi che normalmente vengono utilizzate per questo tipo di intervento sono di due forme, una più rotonda , che riempie maggiormente il polo superiore ed una più anatomica.
Come si svolge l’intervento?
L’intervento si svolge in sala operatoria, quindi è un vero e proprio intervento chirurgico in anestesia generale.
Quali tecniche di chirurgia si utilizzano?
La Mastoplastica Additiva prevede l’utilizzo di più tecniche chirurgiche. La tecnica più tradizionale è la tecnica “sotto – ghiandolare”, dove il chirurgo inserisce al di sotto della ghiandola mammaria la protesi.
Un’altra tecnica utilizzata, ma ormai un po’ in disuso, è la tecnica “sotto – muscolare”, dove la protesi viene messa completamente sotto al muscolo grande pettorale.
Dual Plan
Ma la tecnica più moderna ed efficiente è la cosiddetta tecnica “Dual Plain” che prevede il polo superiore coperto dal moscolo pettorale ed il polo inferiore al di sotto della ghiandola mammaria, questo consente di dare un risultato molto più naturale nel tempo.
Le cicatrici sono visibili?
Nella Mastoplastica Additiva, le vie di incisione e quindi le vie di accesso per fare questo intervento, sono fondamentalmente tre: a metà dell’areola; solco sotto – mammario; via ascellare. Queste cicatrici che sono lunghe circa 3/4 centimetri, a distanza di tempo sono praticamente invisibili. È vero che le protesi al silicone sono pericolose? No, le protesi al silicone non sono pericolose.
Prima di tutto il silicone è la sostanza in medicina più studiata al mondo, è una delle sostanze più inerti che ci siano. È stato ampiamente dimostrato che non da origini a malattie del collagene oppure al tumore mammario e sicuramente queste protesi moderne, che sono costituire da gel altamente coesivo, sono estremamente sicure.
Quanto durano le protesi?
Prima le protesi erano garantite 10 anni, ma oggi non è più cosi, in quanto ci sono alcune protesi, prodotte in America, che sono garantite per tutte la vita, per cui anche le donne molto giovani, non avranno bisogno di sostituirle.
Dopo l’intervento, ci sono delle indicazioni particolari da seguire?? Nelle prima 24/48 ore di riposo, è comunque possibile effettuare movimenti quotidiani, come ad esempio, muovere le braccia. Dal terzo giorno sarà anche possibile guidare o fare una leggera attività fisica, fino a che, ad una settimana dall’intervento si possono rifare il 70/80% delle cose che si facevano prima e ad un mese dall’intervento è possibile fare tranquillamente tutto ciò che si faceva prima di essere operata.
Chiedi la tua consulenza Gratuita con il nostro Chirurgo estetico.

Mesoterapia contro la cellulite
Per mesoterapia si intende una terapia farmacologica che consiste in una serie di iniezioni effettuate con aghi specifici che consentono al principio attivo di raggiungere il mesoderma, ovvero, lo strato medio-profondo della pelle.
Vantaggi Mesoterapia
Questa modalità di somministrazione ha due principali vantaggi:
- riduce la quantità di farmaco necessaria, in quanto non c’è bisogno di raggiungere una concentrazione sistemica ma solo una locale;
- riduce il tempo necessario prima che la terapia faccia effetto.
Nel caso della cellulite, viene preparato un mix di farmaci diluito in soluzione fisiologica: la composizione esatta viene decisa dal medico in base alle necessità del paziente, ma in genere si tratta di principi attivi lipolitici, antiinfiammatori, drenanti e protettivi per i capillari a cui viene aggiunta una piccola dose di anestetico.
L’anestetico è necessario a causa della lunghezza dell’ago, che penetra a circa 6 mm di profondità: poiché esso raggiunge il derma, che è ricco di terminazioni nervose, la presenza di un anestetico è necessaria per evitare il dolore.
La mesoterapia inizia ad agire dalle prime sedute e non ha effetti collaterali importanti: in seguito al trattamento possono presentarsi dei piccoli lividi, al massimo della dimensione di una moneta, localizzati in corrispondenza dei punti di iniezione.
Si tratta di un trattamento di medicina estetica che richiede l’utilizzo di farmaci, e come tale va praticato esclusivamente da medici all’interno di strutture sanitarie autorizzate.
Per completare un ciclo di trattamento sono necessarie circa 10 sedute, dopo sei mesi dalle quali sarà necessario effettuare un ciclo di mantenimento di altre 10 sedute.
La mesoterapia è efficace in quanto agisce contro le cause della cellulite: grazie ai principi antiinfiammatori e lipolitici riduce l’edema al livello del tessuto connettivo, migliorando immediatamente l’aspetto estetico della pelle.
È però opportuno associare al trattamento un’opportuna dieta ipocalorica, ricca di frutta e verdura, e un’adeguata attività fisica che aiuterà a mantenere i risultati nel tempo: bisogna comunque considerare che la cellulite non è un inestetismo legato a un accumulo adiposo, bensì all’edema del tessuto connettivo che lo circonda. L’edema è a sua volta dovuto ad alterazioni della circolazione sanguigna, che si presentano spesso su base ereditaria: bisognerà dunque scegliere un’attività sportiva idonea.
Il trattamento contro la cellulite
Chi si sottopone al trattamento viene curato con farmaci diluiti in soluzione fisiologica e iniettati nell’area tramite iniettori singoli, ovvero un ago unico, oppure tramite multi-iniettori che supportano fino a 18 aghi.
Dopo una sola seduta, solitamente, non si notano miglioramenti, i risultati più soddisfacenti si vedono dopo circa 8-10 sedute.
La mesoterapia può essere supportata da altri trattamenti complementari come linfodrenaggio, liposuzione e laser; è lo specialista a decidere e consigliare anche altri farmaci che possono aiutare durante la terapia.
I farmaci utilizzati in mesoterapia
Vengono utilizzati i farmaci che si sarebbero somministrati per via sistemica, quindi, sostanze ad azione analgesica, antinfiammatoria, antiedemigena, protettivi dei capillari e lipolitici.
Il trattamento di mesoterapia non provoca dolore, per cui non occorre sottoporre il paziente ad anestesia per via orale o endovenosa, ma viene comunque aggiunta una piccola quantità di soluzione anestetizzante per evitare anche solo piccoli fastidi.
Effetti collaterali della mesoterapia
Gli effetti collaterali della mesoterapia non sono pericolosi e per lo più sono passeggeri.
Dopo il trattamento, la pelle potrebbe presentare leggere lesioni o irritazioni provocate dalla rottura del vaso che spariscono dopo qualche ora. Gli aghi sono molto sottili ma possono comunque provocare ecchimosi; il farmaco iniettato resta circa dodici ore nella zona trattata, perché il suo assorbimento avviene lentamente.
Chiedi la tua consulenza GRATUITA presso il nostro centro di Medicina Estetica.
Un Chirurgo sarà a tua disposizione.

Contattaci per domande o dubbi
Filler: ridona giovinezza al tuo viso
I filler possono essere definiti come “sostanze da iniettare nella pelle”, con lo scopo di aumentare il volume delle labbra, correggere le asimmetrie e i difetti del contorno; a ridare giovinezza ad una mucosa che sta perdendo turgore a causa dell’età, andare a correggere degli inestetismi che si manifestano sul viso, e in modo particolare, per tentare di rallentare la comparsa dei segni tipici dell’invecchiamento, contrastando efficacemente le rughe e i solchi della pelle; ma un altro risultato che viene solitamente perseguito con l’utilizzo del filler, è quello della correzione dei volumi del viso, la cosiddetta ipoplasia, con particolare riferimento all’incremento del volume degli zigomi, del mento e infine anche delle labbra.
Grazie alle iniezioni di acido ialuronico le labbra diventano più piene e turgide, ottenendo un effetto molto naturale
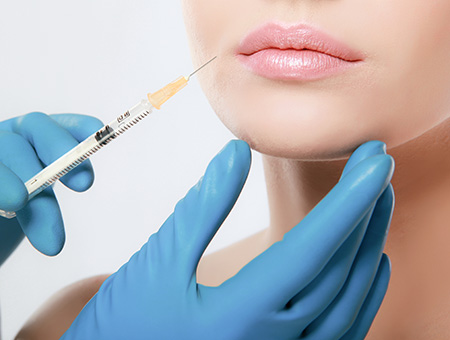
Che Cosa sono i Filler
Si tratta di materiali speciali che possono essere iniettati direttamente nella pelle del viso, facendo uso di un ago particolarmente sottile.
Hanno principalmente il ruolo di riempire le rughe, come del resto le pieghe, le depressioni e le cicatrici troppo pronunciate.
La medicina estetica ne fa anche uso nei casi in cui sia necessario aumentare il volume delle labbra, del mento ed infine persino degli zigomi.
Esistono differenti tipologie di filler ed ognuna è indicata per svolgere un trattamento specifico.
Cosa non fare dopo il Filler
Sottoporsi a un’iniezione di filler è semplice: il trattamento può avvenire senza la necessità di ricovero, e oltretutto le infiltrazioni, poiché effettuate con aghi sottili, non richiedono l’anestesia.
Bisogna però mettere in conto, che un trattamento con filler può causare la comparsa di segni di piccole dimensioni, come ematomi, che in genere non tardano a riassorbirsi dopo l’intervento. Indicazioni da rispettare dopo il trattamento:
- Evitare il sole o eventuali attività al freddo fino a quando il gonfiore non scompare.
- Non esporsi al sole se risulta evidente un edema o un livido.
- Non assumere farmaci antinfiammatori non steroidei, salvo diversa prescrizione medica Usare una crema antiedema, se prescritta dal medico
- Evitare alcolici
- Non ricorrere al trucco nelle 12 ore successive
Domande o dubbi? Contattaci
Allergie primaverili: cause, rimedi e prevenzione da non trascurare.
Le allergie primaverili colpiscono fino al 20% della popolazione, con i seguenti sintomi:
- naso che cola e congestione nasale
- prurito agli occhi e/o occhi che lacrimano
- starnuti
- tosse
- prurito al naso, sul palato o in gola
- gonfiore, occhiaie bluastre
- diminuzione del senso del gusto o dell’odorato
- febbre
Le allergie possono comparire a qualsiasi età, ma in genere iniziano nell’infanzia o durante l’adolescenza.
L’allergia è una reazione immunitaria verso una sostanza esterna.
n molti casi i sintomi migliorano con il passare degli anni e fino alla metà dei pazienti notano qualche miglioramento (ma solo nel 10-20% dei soggetti colpiti si assiste a una completa scomparsa dei sintomi).
Ad oggi non esiste una cura efficace nella totalità dei casi per risolvere definitivamente il problema, ma disponiamo di molti modi per gestire efficacemente il disturbo.
Come capire a cosa si è allergici?
È possibile capire a cosa si è allergici attraverso il Prick Test, in quanto permette la diagnosi delle allergie alimentari e respiratorie.
Il prick test viene effettuato posizionando una goccia di un estratto allergenico sulla cute del paziente. La cute della zona scelta per l’esecuzione del test è abitualmente la faccia volare degli avambracci.
Successivamente l’allergologo va a “pizzicare” la cute sottostante la goccia allergenica con una lancetta sterile. È necessario usare una lancetta sterile differente per ciascun allergene, per evitare la contaminazione tra estratti diversi.
In questo modo, molecole allergeniche riescono a penetrare gli strati superficiali della cute.
Quest’ultima, successivamente, si asciuga facendo attenzione che le gocce di allergene non vadano a sovrapporsi o contaminarsi l’una con le altre.
Dopo circa 15-20 minuti di attesa, la cute viene esaminata, per valutare eventuali reazioni positive ad uno o più allergeni, che si presentano come pomfi tondeggianti e rilevati, del diametro di alcuni millimetri, pruriginosi e contornati da eritema.
I pomfi appaiono in tutto e per tutto analoghi a “punture di zanzara”.
È possibile effettuare il prick testa ad ogni età ed è importante non assumere anti-istaminici per bocca (o in iniezione) da almeno 5-7 giorni. Tutte le altre terapie invece non interferiscono con l’effettuazione del test.
Come prevenire le Allergie
Non esiste alcun modo efficace per evitare la malattia. Prima dell’inizio della stagione, il paziente dovrebbe rivolgersi all’allergologo, per impostare il programma preventivo o terapeutico più appropriato.
Si può, infatti, cercare di limitare la manifestazione dei sintomi, evitando le cause che scatenano le reazioni allergiche e adottando alcune misure per ridurre l’esposizione agli antigeni allergizzanti.
Ecco qualche esempio:
Già diverse settimane prima dell’arrivo della primavera è necessario cercare di ripulire al meglio la casa. Va eliminata quanta più polvere possibile, si lavano le tende, i tappeti, le lenzuola e le coperte. Questi dovranno rimanere puliti il più possibile anche nella stagione delle allergie.
Se si hanno animali domestici anche questi dovranno essere lavati circa una volta a settimana. Bisogna fare attenzione anche alle muffe che attecchiscono in luoghi bui e umidi. Sostituite i filtri del condizionatore in casa.
La prevenzione fuori casa è la più difficile ma anche la più importante. Anche in questo caso ci sono delle regole da tenere a mente. Innanzitutto bisogna dedicarsi ad attività all’ aperto solo quando cala la concentrazione di pollini ,se i vostri animali domestici trascorrono molto tempo all’ aria aperta potrebbero avere dei pollini nel pelo quindi conviene lavarli spesso. Il bucato è meglio stenderlo in casa se è possibile.
Ora non ti resta che fissare il tuo appuntamento !
Torna a respirare, goditi la primavera!
Contattaci per info o domande
Come affrontare il caldo
Come affrontare l’afa e le alte temperature estive?
Il rischio è quello di essere colpiti da un colpo di calore e di disidratarsi. E allora vogliamo darvi qualche consiglio …
1) Uscire di casa nelle ore meno calde della giornata. Evitare di uscire nelle ore più calde cioè dalle ore 11.00 alle 18.00. Se si esce nelle ore più calde non dimenticare di proteggere il capo con un cappello di colore chiaro e gli occhi con occhiali da sole; inoltre proteggere la pelle dalle scottature con creme solari protettive.
2) Indossare un abbigliamento adeguato e leggero. Sia in casa che all’aperto, indossare abiti leggeri, non aderenti, preferibilmente di fibre naturali per far assorbire meglio il sudore e permettere la traspirazione della cute.
3) Rinfrescare l’ambiente domestico e di lavoro. Schermare le finestre esposte al sole utilizzando tapparelle, persiane, tende etc. Aprire le finestre durante le ore più fresche della giornata (la sera e la notte).
Se si utilizza l’aria condizionata, ricordarsi che questo efficace strumento va utilizzato adottando alcune precauzioni per evitare conseguenze sulla salute e eccessivi consumi energetici. Si raccomanda di utilizzarla preferibilmente nelle giornate con condizioni climatiche a rischio; di regolare la temperatura tra i 25°C – 27°C; di coprirsi nel passaggio da un ambiente caldo ad uno più freddo; di provvedere alla loro manutenzione e alla pulizia regolare dei filtri; di evitare l’uso contemporaneo di elettrodomestici che producono calore e consumo di energia.
4) Ridurre la temperatura corporea. Fare bagni e docce con acqua tiepida, bagnarsi viso e braccia con acqua fresca. In casi di temperature molto elevate porre un panno bagnato sulla nuca.
5) Ridurre il livello di attività fisica. Nelle ore più calde della giornata evitare di praticare all’aperto attività fisica intensa o lavori pesanti.
6) Bere con regolarità ed alimentarsi in maniera corretta. Bere almeno 2 litri di acqua al giorno (salvo diversa indicazione del medico curante). Gli anziani devono bere anche se non ne sentono il bisogno. Evitare di bere alcolici e limitare l’assunzione di bevande gassate o troppo fredde. Mangiare preferibilmente cibi leggeri e con alto contenuto di acqua (frutta e verdura).
7) Adottare alcune precauzioni se si esce in macchina. Se si entra in un’auto parcheggiata al sole, prima di salire aprire gli sportelli, poi iniziare il viaggio a finestrini aperti o utilizzare il sistema di climatizzazione. Prestare attenzione nel sistemare i bambini sui seggiolini di sicurezza, verificare che non siano surriscaldati. Quando si parcheggia la macchina non lasciare mai, nemmeno per pochi minuti, persone o animali nell’abitacolo.
8) Conservare correttamente i farmaci. Leggere attentamente le modalità di conservazione riportate sulle confezioni dei farmaci e conservare tutti i farmaci nella loro confezione, lontano da fonti di calore e da irradiazione solare diretta. Conservare in frigorifero i farmaci per i quali è prevista una temperatura di conservazione non superiore ai 25-30°C.
9) Quando arriva il gran caldo, le persone anziane, con patologie croniche (cardiovascolari, respiratorie, neurologiche, diabete ecc)e le persone che assumono farmaci, devono osservare le seguenti precauzioni: consultare il medico per un eventuale aggiustamento della terapia o della frequenza dei controlli clinici e di laboratorio (ad esempio per i diabetici è consigliabile aumentare la frequenza dei controlli glicemici); segnalare al medico qualsiasi malessere, anche lieve, che sopraggiunga durante la terapia farmacologica; non sospendere mai di propria iniziativa la terapia in corso.
10) Sorvegliare e prendersi cura delle persone a rischio. Nei periodi prolungati di caldo intenso, prestare attenzione a familiari o vicini di casa anziani, specialmente se vivono da soli e, ove possibile, aiutarli a svolgere alcune piccole faccende, come fare la spesa, ritirare i farmaci in farmacia etc. Segnalare ai servizi socio-sanitari eventuali situazioni che necessitano di un intervento, come persone che vivono in situazioni di grave indigenza o di pericolo per la salute.
Per maggiori informazioni contattarci telefonicamente al numero 0818522995
Come proteggersi dal sole. Ecco alcuni consigli!
Trascorrere una bella giornata sulla spiaggia significa anche rilassarsi al sole, cosa che permette al corpo di assorbire naturalmente la vitamina D. Tuttavia, un’esposizione eccessiva e prolungata può causare scottature, danni cutanei, cancro alla pelle, pigmentazione irregolare e insolazione.

Prendi le giuste precauzioni per evitare questi rischi e goderti il sole in un modo più sano.
Scegli la giusta protezione solare
Contrariamente a quanto molti credono, il valore numerico del fattore di protezione solare, non rappresenta la sua efficacia. Invece, indica per quanto tempo ti proteggerà dai raggi ultravioletti di tipo B (UVB). Sono consigliabili protezioni 30 o più.
Cerca creme che proteggano sia dai raggi UVA che da quelli UVB. Gli UVB sono quelli che provocano scottature, mentre gli UVA causano altri tipi di danni, tra cui segni di invecchiamento quali rughe o macchie. Entrambi i tipi di UV aumentano il rischio di contrarre il cancro alla pelle. Preferisci i prodotti che offrono una protezione ad ampio spettro.
Se nuoterai o suderai molto, scegli una crema solare resistente all’acqua. Ricorda: nessun prodotto è completamente waterproof, quindi dovresti riapplicarlo frequentemente in base alle istruzioni riportate sulla confezione.
Scegli dei solari adatti ai bambini. I filtri UV a base di minerali come zinco e titanio vengono considerati più sicuri, in quanto difficilmente causano reazioni allergiche ai bambini e ai soggetti con la pelle sensibile.
Come applicare la crema solare?
Ogni prodotto specifico ha la sua data di scadenza; per essere sicuro che sia efficace, dovresti sempre rispettarla. In linea di massima, è preferibile cambiare i solari una volta all’anno, anche perché generalmente hanno un tempo di utilizzo di 12 mesi dall’apertura.
Le sostanze chimiche delle creme solari richiedono circa 30 minuti per essere assorbite totalmente dalla pelle e proteggerla. Spalmala prima di uscire, più o meno mezz’ora prima di esporti al sole.
Se usi una crema, la quantità che dovresti applicare è più o meno pari alle dimensioni di una normale palla da golf. Assicurati di coprire le zone più vulnerabili del corpo. Tutta la pelle esposta ai raggi solari dovrebbe essere protetta.
Scegli gli indumenti che ti proteggano dal sole: cappelli o occhiali da sole per proteggere la vista da un’esposizione prolungata ai raggi UV.
Mantieni una buona idratazione. L’acqua è ideale per idratarti nei giorni più caldi e non solo. Secondo gli esperti, gli uomini dovrebbero consumare circa 3 litri di liquidi al giorno, mentre le donne 2 litri al giorno. Bevi acqua anche quando non hai sete!
Se inizi a sentirti accaldato, fai una nuotata! Immergere il corpo nell’acqua fresca può aiutarti ad abbassare la temperatura corporea.
Conosci i sintomi di un colpo di calore o un’insolazione?
Se osservi i seguenti segnali, smetti di esporti al sole e bevi molti liquidi:
- Pelle calda al tatto;
- Sudore eccessivo;
- Vertigini o disorientamento;
- Nausea o vomito;
- Battito cardiaco accelerato;
- Urina scura e/o minzione poco frequente;
- Se i sintomi non si attenuano dopo mezz’ora, vai immediatamente al pronto soccorso.
Alcuni Consigli
- Quando esci, porta con te una bottiglia d’acqua.
- È possibile scottarsi attraverso i vestiti. Per essere sicuro, applica la protezione al di sotto del vestiario.
- La protezione solare può irritare molto gli occhi. Non applicarla nella zona perioculare. Se entra negli occhi, lavali subito con cura usando l’acqua.
Avvertenze
- Se quando applichi la protezione solare gli occhi lacrimano, la pelle si arrossa e hai altre reazioni strane, forse sei allergico. Passa a un prodotto più delicato o parlane con il nostro dermatologo.
- Se possibile, compra un prodotto privo di parabeni. I parabeni usati come conservanti nei prodotti dalla vita utile lunga sono stati associati al cancro al seno e possono causare allergie cutanee o rosacea tra i soggetti sensibili. In ogni caso, l’industria cosmetica li considera sicuri e bisogna fare ulteriori studi.

